Nawres Makhlouf, Imen Ben Jedidia, Marwa Bel Haj Ali, Mariem Chedly et Amani CherifComment citer cet article : Makhlouf N, Ben Jedidia I, Bel Haj Ali M, Chedly M, Cherif A. Les traitements traditionnels et les compléments alimentaires chez le patient atteint de cancer : état des lieux en Tunisie. Can J Hosp Pharm. 2024;77(4):e3586. doi : 10.4212/cjhp.3586
RÉSUMÉ
Contexte
Les médecines alternatives et complémentaires connaissent à nos jours un véritable essor dans le monde entier, surtout chez le patient atteint d’un cancer qui cherche à améliorer son bien-être physique et moral.
Objectifs
Réaliser un état des lieux des traitements traditionnels et des compléments alimentaires chez le patient atteint de cancer et évaluer l’incidence de ces approches sur la prise en charge anticancéreuse.
Méthodologie
Il s’agit d’une étude prospective transversale à visée descriptive réalisée à l’hôpital de jour d’oncologie d’un centre hospitalier Tunisien. La collecte des données s’est déroulée du 1er février au 30 mars 2022.
Résultats
Chez la population à l’étude, la prévalence d’utilisation des médecines complémentaires était de 71 %, avec une prédominance féminine et une moyenne d’âge de 54 ans. La phytothérapie occupait la première place (69,7 %); avec des pourcentages qui variaient entre 20 % et 40 %, on trouvait les produits d’origine animale, le régime alimentaire, la massothérapie et les compléments alimentaires; dans une moindre mesure on a noté la médecine des ventouses (12,4 %) et les thérapies du corps-esprit (rokia charria, activité sportive, etc.), à 10 %. Les plantes les plus consommées qui ont été recensées sont la Nigella sativa L. (44,9 %) suivie de l’Ephedra foeminea Forssk. (42,7 %) et du Curcuma longa L. (32,6 %). Parmi les interactions herbe-médicament recensées, 33,4 % ont été classées contre-indiquées par rapport à 56,7 % qui ont été classées comme bénéfiques.
Conclusions
L’enquête a révélé une prévalence importante de l’utilisation de la médecine douce, ce qui nécessite une grande vigilance et des études plus approfondies.
Mots-clés: médecine complémentaire et alternative, phytothérapie, oncologie intégrative, cancer, interaction
ABSTRACT
Context
Alternative and complementary medicines are currently experiencing a real boom worldwide, especially among cancer patients who are looking to improve their physical and mental well-being.
Objectives
To provide an overview of the use of traditional treatments and dietary supplements by cancer patients and to assess the impact of these approaches on cancer care.
Methods
This prospective cross-sectional descriptive study was conducted at the oncology day hospital of a Tunisian medical centre. Data were collected from February 1 to March 30, 2022.
Results
In the study population, the prevalence of complementary medicine use was 71%; users were predominantly female, and average age was 54 years. Herbal medicine was most commonly used (69.7%); animal-derived products, diet, massage therapy, and dietary supplements were also common, with percentages ranging between 20% and 40%. Cupping therapy (12.4%) and mind-body therapies (such as rokia charia and physical activity; 10%) were noted to a lesser extent. Of the plants identified, the most frequently consumed was Nigella sativa L. (44.9%), followed by Ephedra foeminea Forssk. (42.7%) and Curcuma longa L. (32.6%). Among the identified herb-drug interactions, 33.4% were classified as contraindicated, while 56.7% were classified as beneficial.
Conclusions
The survey revealed a significant prevalence of alternative medicine use, which requires careful attention and further research.
KEYWORDS: complementary and alternative medicine, herbal medicine, integrative oncology, cancer, interaction
Les médecines complémentaires et alternatives occupent une place essentielle souvent sous-estimée dans les soins de santé, en particulier en oncologie1. Cette tendance croissante de l’utilisation des médecines alternatives et complémentaires peut être attribuée au fait que les patients sont devenus des acteurs actifs dans leur propre parcours de soins en cherchant à remédier aux insuffisances du traitement conventionnel, à pallier aux effets indésirables et à améliorer leur bien-être2.
Cependant, il est essentiel de reconnaître que la médecine complémentaire, comme toute autre approche thérapeutique, n’est pas dépourvue de risques potentiels3. Malgré la demande croissante de ces traitements, les preuves concernant les effets thérapeutiques et toxiques de nombreuses herbes médicinales en oncologie restent limitées à des contextes in vitro, sans une validation clinique adéquate4.
Cette étude a pour objectifs de faire un état des lieux de l’utilisation des traitements alternatifs et complémentaires chez les patients atteints de cancer, et d’évaluer l’incidence de ces approches sur la prise en charge anticancéreuse.
Il s’agit d’une étude prospective transversale à visée descriptive menée à l’hôpital de jour d’oncologie d’un centre hospitalier Tunisien ayant une capacité de 20 lits. La collecte de données a eu lieu pendant une période de 2 mois, du 1er février au 30 mars 2022.
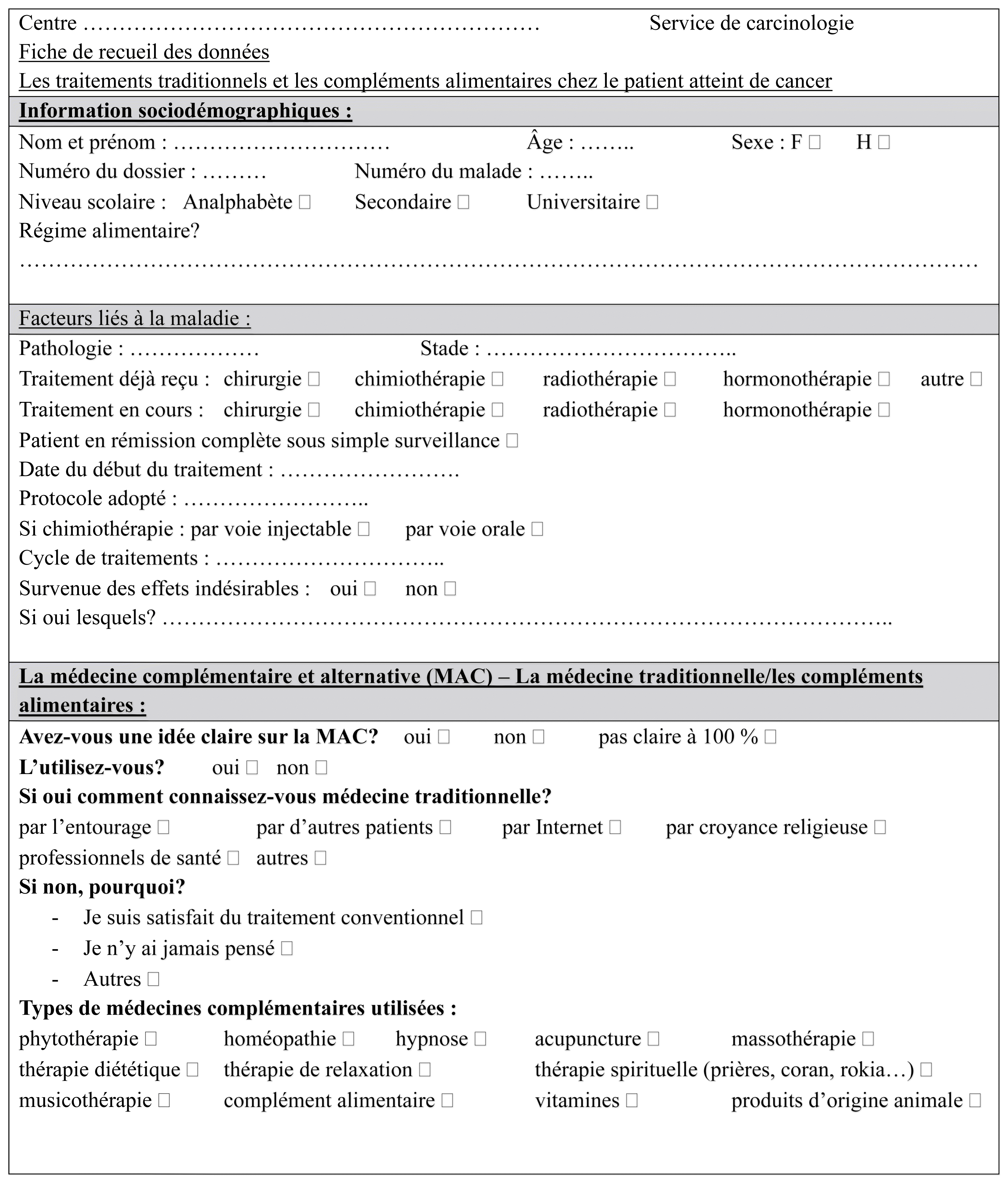
Les données ont été recueillies au moyen d’un questionnaire en français qui a été élaboré sur la bases des études scientifiques similaires à notre étude et testé ensuite sur un échantillon de 10 patients afin de détecter les pratiques courantes des patients (Annexe 1). Ce questionnaire a été rempli après une analyse du dossier médical et à la suite d’un entretien avec les patients atteints de pathologies oncologiques, suivis et traités dans l’hôpital de jour. L’interrogatoire au lit du malade a été assuré par un étudiant en 6e année de pharmacie. La langue utilisée au cours de l’entretien était l’arabe dialectal. Les informations recueillies concernaient les caractéristiques sociodémographiques (sexe, âge, niveau d’éducation), les paramètres cliniques (type et stade du cancer) et les paramètres thérapeutiques (type de traitement, utilisation ou non de médicaments non conventionnels, motifs poussant les patients à utiliser ces remèdes, etc.).
Les patients inclus dans l’étude étaient des adultes âgés d’au moins 18 ans qui ont été diagnostiqués d’une maladie cancéreuse et qui ont reçu plus que 2 cycles de chimiothérapie. Cependant, les patients handicapés ou jugés trop fatigués pour répondre au questionnaire ont été exclus de l’étude.
Toutes les personnes interrogées ont formulé leur consentement oral éclairé après avoir été informées des objectifs de l’enquête.
Afin de collecter des données sur les plantes concernant l’indication et le type d’interaction avec les traitements de chimiothérapie conventionnels, une analyse bibliographique a été faite à l’aide de Google Scholar, Science Direct, PubMed, The Cochrane Library et Springer en utilisant les mots MeSH suivants: « médecine complémentaire et alternative », « phytothérapie », « oncologie intégrative », « cancer » et « interaction ». L’évaluation des interactions médicaments-plantes a été considérée uniquement en ce qui concerne les agents de chimiothérapie des patients et a été effectuée à l’aide de la « Natural Medicines Comprehensive Database » et « Hedrine » ainsi que de recherches approfondies dans les articles.
L’analyse statistique a été réalisée grâce au logiciel SPSS version 22 (IBM).
Une analyse comparative des résultats en utilisant le test du chi-carré qui cherche une potentielle association entre 2 variables qualitatives a également été faite. Cette association est évaluée par le test paramétrique de Pearson, une valeur de p.
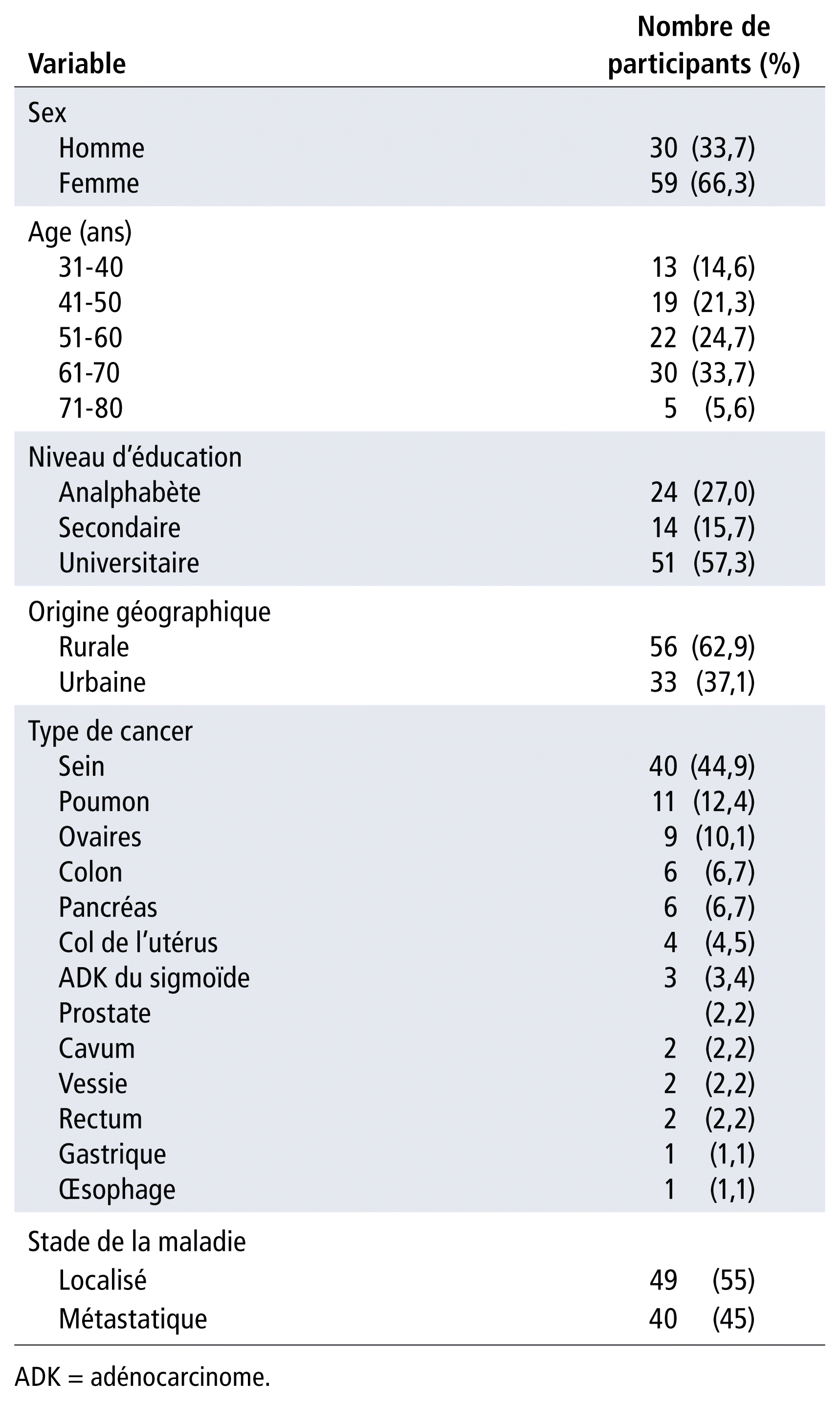
Les patients qui répondaient aux critères d’inclusion ont donné leur consentement et ont tous été inclus dans l’étude. Au total, 89 patients ont été intérrogés. La population étudiée présentait une moyenne d’âge de 54 ans, avec une prédominance du sexe féminin, le ratio homme-femme étant de 0,51, comme le montre le tableau 1.
TABLEAU 1 Caractéristiques de la population de l’étude

Près des deux tiers (66,3 %) des patients ont subi une intervention chirurgicale et 50,6 % ont reçu un traitement cytotoxique en première ligne. Au moment de l’enquête, 92,1 % des patients étaient en cours de traitement conventionnel et, parmi ces protocoles, les plus couramment utilisés, le « paclitaxel-carboplatine » (18 %), le protocole FEC (18 %), le protocole FOLFOX (11,2 %) et le protocole epirubicine-cyclophosphamide (6,7 %), étaient par voie parentérale. Parmi les patients interrogés, 92,2 % étaient sous chimiothérapie au moment de l’étude, soit orale ou injectable, 13,5 % étaient sous hormonothérapie et 5,6 % sous immunothérapie, ce qui traduit des stades différents de la prise en charge du cancer. Les patients sous chimiothérapie orale ont reçu des anti-aromatases dans 3 % des cas, la capécitabine dans 1 % des cas et le tamoxifène dans 8 % des cas.
La prévalence de l’utilisation de médecines complémentaires et alternatives a été étudiée, révélant que 71 % de la population avait utilisé ce type de thérapie au moins une fois. Parmi ces patients, 29 % ont admis ne pas connaître les effets de ces thérapies. Il a été constaté que 62,9 % des patients qui utilisaient la médecine alternative s’informaient principalement auprès de leur famille et de leur entourage, tandis que 50,6 % avaient recours à Internet comme source d’information. Cependant, les professionnels de la santé n’ont pas été une importante source d’information dans ce contexte (seulement 12,4 % des cas). Concernant le niveau d’éducation des patients utilisant la médecine complémentaire 73 % avaient une éducation universitaire. Les motivations et les perceptions des patients quant à l’utilisation des médecines complémentaires et alternatives sont présentées à la figure 1. Il est à noter que les patients pouvaient donner plus d’une réponse.
|
| ||
|
FIGURE 1 Répartition des motifs d’usage des médecines complémentaires et alternatives par les patients en oncologie. | ||
En ce qui a trait au type de médecine complémentaire utilisée, il a été observé que 69,7 % de la population étudiée recouraient aux plantes médicinales en complément du traitement conventionnel, et 37,1 % des patients utilisaient des produits d’origine animale à des fins complémentaires. De plus, 32,6 % des patients ont exprimé qu’ils suivaient activement des thérapies diététiques; en effet, parmi ces patients, 93,3 % ont suivi un régime sans sucre et sans sel et 82 % ont adopté un régime à base d’huile d’olive.
La massothérapie a été intégrée dans la prise en charge de 23,6 % des cas, tandis que 20,2 % des patients ont utilisé des compléments alimentaires. Parmi ces compléments alimentaires, la graviola (Annona muricata L.) était la plus consommée (13,5 %), suivie de vitamines (11,2 %) et du moringa (Moringa oleifera Lam.) (10,1 %). Les résultats de ces observations sont présentés à la figure 2.
|
| ||
|
FIGURE 2 Répartition des différents types de thérapies complémentaires utilisées par les patients en oncologie. | ||
Différents aspects de la phytothérapie utilisée par les patients ont été étudiés. Concernant la fréquence, environ 64,1 % des patients recouraient quotidiennement à la phytothérapie – dont 21,9 % qui l’adoptaient en cas de malaise, souvent à la suite de traitements de chimiothérapie ou des effets du cancer lui-même – tandis que 14 % utilisaient la phytothérapie 1 jour sur 3. Les plantes les plus fréquemment utilisées comprennaient la Nigella sativa L., employée par près de la moitié des patients, suivi de l’Ephedra foeminea Forssk. (42,7 %) et du Curcuma longa L. (32,6 %). Ces résultats sont détaillés à la figure 3.
|
| ||
|
FIGURE 3 Prévalence d’usage des plantes médicinales en oncologie, rapportées par les patients. | ||
En ce qui concerne les risques d’interactions avec les médicaments, 73 % des patients estiment que la phytothérapie ne génère pas d’interactions avec leurs traitements conventionnels. Une évaluation des interactions entre les plantes et les médicaments a été faite indiquant que 33,4 % des associations sont jugées contre-indiquées, tandis que 56,7 % sont considérées comme bénéfiques, c’est-à-dire que le patient a constaté une amélioration clinique ou biologique sans effets indésirables notables.
En ce qui a trait à la durée d’utilisation, la moyenne se situe à 45 jours, mais 4 patients ont abandonné ces préparations après une seule utilisation en raison de malaises digestifs ou de goûts désagréables, notamment avec l’Ephedra foeminea, qui était mal tolérée. Par ailleurs, environ 21,3 % des patients ont maintenu cette pratique pendant plus de 3 mois.
Par rapport aux effets indésirables liés à l’utilisation des médecines complémentaires, une grande proportion des patients (82 %) croit en la sécurité des méthodes « non invasives et naturelles » et estiment qu’elles n’ont pas d’effets néfastes sur la santé. En effet, 81 % des patients n’ont signalé aucun effet indésirable ou malaise associé à l’utilisation de ces médecines. Cependant, 19 % ont mentionné des effets mineurs tels que des nausées, des vomissements ou des douleurs abdominales. D’autres effets indésirables ont aussi été signalés, notamment des anomalies dans les bilans biologiques, des diarrhées, des brûlures d’estomac et des cas d’intoxication. Ces incidents ont été attribués aux traitements traditionnels en raison de leur imputabilité chronologique: ils sont survenus juste après l’utilisation de ces traitements et ont cessé par la suite.
Les patients n’ont pas discuté de l’usage des thérapies complémentaires avec leur médecin pour différentes raisons. Pour plus de la moitié des patients (53,9 %), leur oncologue n’avait pas abordé la question ni offert de conseils concernant les médecines complémentaires; environ 21,3 % des patients n’avaient jamais envisagé de poser des questions à ce sujet, 19,1 % ont exprimé des craintes que l’oncologue désapprouve et 13,5 % ont exprimé des craintes d’être jugé par leur oncologue. Il est a noter que certains patients ont répondu en donnant deux raisons simultanément.
L’oncologie intégrative émerge comme un sujet d’actualité, mais son utilisation demeure sous-estimée, notamment dans les pays en voie de développement, d’où l’importance de l’étude réalisée, qui vise à évaluer et analyser les traitements complémentaires adoptés par les patients atteints de cancer.
Dans la cohorte, 71 % des patients utilisaient les médecines alternatives, dont 73 % possèdaient un niveau d’éducation universitaire, contre 27 % (p < 0,001). Cette corrélation entre le niveau d’éducation universitaire et une meilleure connaissance des options thérapeutiques est cohérente avec les résultats de la littérature. En effet, les auteurs d’une enquête italienne multicentrique ont observé qu’un niveau d’éducation moyen à élevé semble être associé davantage à l’utilisation de médecines complémentaires par rapport à un faible niveau d’éducation (74,2 % contre 25,8 %, p < 0,001)5.
Notre étude montre que l’utilisation répandue de médecines traditionnelles peut être attribuée aux facteurs suivants déjà décrits dans la littérature, notamment l’accès facile et peu coûteux aux médecines alternatives et complémentaires, la richesse et l’accessibilité du pays en plantes, ainsi que les croyances socioculturelles selon lesquelles les produits naturels sont anodins6. L’American Society of Clinical Oncology a recensé plusieurs raisons appuyant l’intérêt des patients pour les thérapies complémentaires et alternatives7, comme l’activisme des patients cherchant des traitements moins conventionnels, la disposition des patients à tout essayer, l’autonomisation des patients dans leurs soins et l’accès rapide à une multitude d’informations sur Internet au moyen des moteurs de recherche. Des « messages viraux » tels que les mythes médicaux, les conseils de santé et les « secrets de guérison du cancer » propagés par des proches jouent également un rôle, de même que les stratégies commerciales des fabricants de compléments alimentaires qui ciblent directement les patients, en utilisant des emballages attrayants et un vocabulaire pseudo-scientifique.
Les médecines complémentaires sont largement utilisées par la population étudiée, avec plus des deux tiers des patients déclarant avoir eu recours à au moins une thérapie alternative au cours de leur vie. Cette tendance est en accord avec les résultats d’autres études, qui ont montré que jusqu’à 73 % des patients atteints de cancer se tournent vers la médecine complémentaire5. Les thérapies les plus couramment utilisées en Italie comprennent le thé vert, les tisanes, l’homéopathie, les compléments alimentaires et la phytothérapie5. Une étude suisse a d’ailleurs identifié des tendances similaires, avec une forte utilisation de ces mêmes médecines douces8. En Europe, la massothérapie est la plus populaire, suivie de l’homéopathie, de l’ostéopathie, des traitements à base de plantes, de l’acupuncture, de la chiropratique, de la réflexologie et de la guérison spirituelle9.
Dans notre étude, la phytothérapie était la thérapie la plus courante, suivie de produits d’origine animale et de thérapies diététiques. Ces préférences peuvent s’expliquer par les coutumes locales et les services de soins de santé disponibles dans chaque pays. Cependant, d’autres thérapies moins courantes, comme l’acupuncture, l’ostéopathie, la musicothérapie, l’hypnose, pour n’en citer que quelquesunes, semblent être sous-estimées et moins utilisées par les patients. En effet, 23,6 % de notre population étudiée ont reçu des séances de massages. Des études récentes portent à croire que le massage peut être utilisé en toute sécurité pour soulager les symptômes associés à la chimiothérapie, comme la douleur, les nausées et l’anxiété10. Comme autre traitement de la douleur, 12,4 % des patients ont eu recours à la médecine des ventouses et 4,5 % avaient reçu une à deux séances d’acupuncture. Dans notre cohorte, 10,1 % des patients considèrent que les thérapies de relaxation comme les rituels religieux et le yoga sont très bénéfiques moralement et physiquement. Il est à noter que ces thérapies complémentaires ne font pas l’objet d’interactions avec la chimiothérapie.
Les patients ont recours à la phytothérapie pour diverses raisons, notamment pour soutenir leur traitement anticancéreux, lutter contre la fatigue liée au traitement ou à la maladie, réduire les effets indésirables de la chimiothérapie et diminuer les bouffées de chaleur.
Cette étude a identifié 22 produits de phytothérapie appartenant à 14 familles botaniques différentes. La Nigella sativa est la plante la plus fréquemment utilisée, suivie de l’Ephedra foeminea (Alanda en arabe) et du Curcuma longa. Certains patients consomment des plantes sous forme de compléments alimentaires, tels que la graviola et la moringa.
Les résultats de la présente étude diffèrent légèrement de ceux d’autres études antérieures menées à l’hôpital universitaire Habib Bourguiba à Sfax en 2021, où l’Ephedra foeminea était la plante la plus couramment utilisée, suivie de près de la graviola chez les patients atteints de cancers et qui sont utilisateurs de médecines alternatives11.
En fin de compte, il est important de noter que les plantes utilisées varient d’un pays à l’autre et d’une région à l’autre. Leur utilisation est aussi influencée par des facteurs culturels, locaux et régionaux.
Près de la moitié (45 %) des patients de cette cohorte étaient conscients du risque d’interactions entre les plantes médicinales et les agents anticancéreux, contrairement à une étude faite en Italie qui a montré que 55,2 % des patients pensent que les thérapies alternatives sont inoffensives12. Ceci peut entraîner un manque de vigilance envers leurs risques potentiels. Par exemple, les femmes atteintes d’un cancer du sein, en particulier celles à haut risque, doivent être mises en garde contre l’utilisation de suppléments de soja ou de produits phyto-oestrogènes, car ceux-ci peuvent affecter leur traitement13. Une étude à l’hôpital universitaire de Nantes, en France, a montré aussi que le risque d’interaction plante-médicament pourrait augmenter si les patients reçoivent un agent anticancéreux oral consommé de manière chronique14. L’ail, le gingembre et le thé vert étaient les produits les plus fréquemment mis en cause14.
Au Moyen-Orient, des préoccupations liées à la sécurité étaient associées à 29 produits. Parmi ces produits, on retrouve des interactions plante-médicament avec une pharmacodynamique altérée impliquant 15 plantes (l’un des exemples est le thé vert, qui est un inhibiteur de la P-glycoprotéine et présente un risque d’interaction avec l’irinotécan, en prolongeant sa demi-vie). De plus, des effets toxiques directs ont été observés avec 18 plantes (par exemple, le ginseng en combinaison avec l’imatinib). Enfin, une réponse in vitro accrue des cellules cancéreuses à la chimiothérapie a été observée avec 7 plantes, (par exemple, Nigella sativa, en association avec la gemcitabine et l’oxaliplatine sur les cellules du cancer du pancréas)15.
Ces résultats s’ajoutent à ceux de Wolf et al.16, qui ont montré que 92,2 % de tous les patients étaient à risque d’une ou de plusieurs interactions de toute nature et 61,7 % d’au moins une interaction médicamenteuse majeure16. Toutes ces statistiques accentuent le fait que les patients atteints d’un cancer présentent plus de vulnérabilités aux effets nocifs qui peuvent altérer leur état de santé.
La littérature demeure très fragmentaire au sujet des interactions médicamenteuses, notamment avec les plantes médicinales. Des préoccupations liées à la sécurité sont associées à de nombreux produits, notamment des interactions avec des médicaments pouvant altérer leur efficacité, provoquer des effets toxiques ou augmenter la réponse des cellules cancéreuses à la chimiothérapie. Néanmoins, il y a beaucoup plus qu’on ne sait pas et le manque de données n’est pas une indication que leur utilisation soit sécuritaire pour les patients.
Il est crucial de reconnaître les limites inhérentes à notre étude. Parmi celles-ci, il est important de souligner que nous n’avons pas examiné d’autres traitements chroniques des patients, tels que la chimiothérapie par voie orale, qui pourraient potentiellement influencer nos résultats. De plus, un biais notable dans notre étude réside dans le fait que nos données proviennent directement des patients. Ces derniers peuvent parfois confondre les noms des compléments alimentaires ou des traitements de phytothérapie, ce qui peut affecter la précision de nos conclusions. De même, il est possible que certains patients ne divulguent pas entièrement la vérité, ce qui peut introduire des erreurs dans nos analyses. Ces aspects soulignent l’importance de prendre en compte ces limitations lors de l’interprétation des résultats et de poursuivre la recherche pour assurer une compréhension plus complète.
Les médecines alternatives et complémentaires ne se limitent pas à la phytothérapie, mais englobent d’autres formes de soins souvent sous-estimées. En oncologie, les connaissances scientifiques des herbes médicinales et des autres remèdes restent limitées, exigeant ainsi une vigilance autant de la part des patients que des professionnels de la santé. Des recherches futures approfondies sont nécessaires pour optimiser les avantages tout en évitant les interactions nocives ou l’augmentation des toxicités.
La mise en place d’un système de soins équilibré alliant traitements conventionnels et traditionnels nécessite la collaboration parmi les professionnels de la santé. Par ailleurs, une communication efficace avec les patients, qui tient compte de la médecine complémentaire, permettra de consolider la confiance du patient avec les différents acteurs de sa prise en charge et sécuriser ainsi son parcours de soins.
Dans cette approche, le pharmacien clinicien, en particulier, est un acteur éducateur. Il joue un rôle fondamental dans la surveillance et l’instauration d’un plan thérapeutique adéquat, exempt de tout risque d’interactions. Il est responsable de la sensibilisation et de l’éducation active des patients, en offrant ses conseils, surtout pour éviter les interactions avec les médecines alternatives.
1 Ernst E, Cassileth BR. The prevalence of complementary/alternative medicine in cancer: a systematic review. Cancer. 1998;83(4):777–82.
Crossref PubMed
2 Massiani MA. Les thérapies non conventionnelles dans la pratique de la cancérologie: quelles réponses apporter aux patients? Rev Mal Respir Actual. 2018;10(3):269–74.
3 Stratégie de l’OMS pour la médecine traditionnelle pour 2014–2023. Organisation mondiale de la Santé; 2013.
4 Ben-Arye E, Mahajna J, Aly R, Ali-Shtayeh MS, Bentur Y, Lev E, et al. Exploring an herbal “wonder cure” for cancer: a multi-disciplinary approach. J Cancer Res Clin Oncol. 2016;142(7):1499–508.
Crossref PubMed PMC
5 Berretta M, Della Pepa C, Tralongo P, Fulvi A, Martellotta F, Lleshi A, et al. Use of complementary and alternative medicine (CAM) in cancer patients: an Italian multicenter survey. Oncotarget. 2017;8(15):24401–14.
Crossref PubMed PMC
6 Toukabri I, Said AB, Hamdi A, Mokrani A, Gabsi A, Ayed WB, et al. Patterns of complementary and alternative medicine use among Tunisian cancer patients. J Oncol Pharm Pract. 2021;27(8):1948–57.
Crossref
7 Deng G, Cassileth B. Integrative oncology: an overview. Am Soc Clin Oncol Educ Book. 2014;34(1):233–42.
Crossref
8 Cazorla C, Zulian G. Les médecines complémentaires dans un contexte de soins palliatifs. Rev Int Soins Palliat. 2014;29(2):41–7.
9 Jermini M, Dubois J, Rodondi PY, Zaman K, Buclin T, Csajka C, et al. Complementary medicine use during cancer treatment and potential herb-drug interactions from a cross-sectional study in an academic centre. Sci Rep. 2019;9(1):5078.
Crossref PubMed PMC
10 Mao JJ, Wagner KE, Seluzicki CM, Hugo A, Galindez LK, Sheaffer H, et al. Integrating oncology massage into chemoinfusion suites: a program evaluation. J Oncol Pract. 2017;13(3):e207–16.
Crossref PubMed PMC
11 Ben Kridis W, Mnif A, Khmiri S, Toumi N, Khanfir A. Self-medication with herbal medicine and breast cancer survival: a prospective monocentric study. J Cancer Res Clin Oncol. 2021;147(11):3401–7.
Crossref PubMed
12 Bozza C, Gerratana L, Basile D, Vitale MG, Bartoletti M, Agostinetto E, et al. Use and perception of complementary and alternative medicine among cancer patients: the CAMEO-PRO study: complementary and alternative medicine in oncology. J Cancer Res Clin Oncol. 2018; 144(10):2029–47.
Crossref PubMed
13 Miller S, Stagl J, Wallerstedt DB, Ryan M, Mansky PJ. Botanicals used in complementary and alternative medicine treatment of cancer: clinical science and future perspectives. Expert Opin Investig Drugs. 2008;17(9):1353–64.
Crossref PubMed
14 Laurent V, Saillard J, Thierry M, Lepelletier A, Fronteau C, Huon JF. Anticancer agents and phytotherapy: interactions that are often unrecognized. J Oncol Pharm Pract. 2021;27(2):322–8.
Crossref
15 Ben-Arye E, Samuels N, Goldstein LH, Mutafoglu K, Omran S, Schiff E, et al. Potential risks associated with traditional herbal medicine use in cancer care: a study of Middle Eastern oncology health care professionals. Cancer. 2016;122(4):598–610.
Crossref
16 Wolf CPJG, Rachow T, Ernst T, Hochhaus A, Zomorodbakhsch B, Foller S, et al. Interactions in cancer treatment considering cancer therapy, concomitant medications, food, herbal medicine and other supplements. J Cancer Res Clin Oncol. 2022;148(2):461–73.
Crossref PMC
Adresse de correspondance: Nawres Makhlouf, Faculté de Pharmacie de Monastir, Rue Ibn Sina 5000 Monastir, Tunisie, Courriel: nawres.makhlouf00@gmail.com
Conflits d’intérêts: Aucun déclaré.
Financement: Aucun reçu.
Soumis : 12 janvier 2024
Accepté : 22 mai 2024
Publié : 13 novembre 2024
ANNEXE 1 Questionnaire pour la collecte de données.

© 2024 Canadian Society of Healthcare-Systems Pharmacy | Société canadienne de pharmacie dans les réseaux de la santé
Canadian Journal of Hospital Pharmacy, VOLUME 77, NUMBER 4, 2024